Tác giả: Bác sĩ lâm sàng IVF Hồng Ngọc Nguyễn Bình Dương
Hiện nay, tỷ lệ các cặp vợ chồng gặp phải bệnh lý vô sinh hiếm muộn ngày càng tăng cao. Vì thế nắm được thông tin về những bệnh lý này và phương hướng trị liệu sẽ giúp anh/ chị hiểu được tình trạng sức khoẻ của bản thân cũng như sớm tìm được địa chỉ phù hợp để điều trị.
Trái với suy nghĩ của nhiều người, điều trị hiếm muộn không chỉ gói gọn trong thực hiện các các kĩ-thuật-nghe-tên-kêu-kêu như IUI hay IVF (ta thường biết dưới tên tiếng Việt như “thụ tinh nhân tạo” hay “thụ tinh trong ống nghiệm” … hay dân dã thì có “đi bơm” hoặc “đi cấy phôi”)… Điều trị hiếm muộn còn các hướng đi khác mà ta ít nhiều đã từng nghe: tính toán thời điểm rụng trứng, điều hoà kinh nguyệt – nội tiết, và đặc biệt một mảng lớn là các phẫu thuật điều trị hiếm muộn.
Tầm quan trọng của các phẫu thuật điều trị hiếm muộn khác nhau với từng bệnh cảnh và vì vậy có thể là bước điều trị mang tính chất quyết định nhưng cũng có thể chỉ là một loại hình điều trị bổ trợ cho các kĩ thuật hỗ trợ sinh sản khác. Trong khuôn khổ bài viết này chúng tôi sẽ đề cập tới các phẫu thuật thường gặp nhất ở nữ giới.
Vậy tại sao cần phẫu thuật trong điều trị vô sinh hiếm muộn?
Trước hết chúng ta sẽ điểm qua các diễn biến chính để khởi đầu một thai kỳ bình thường:
– Hàng tháng cơ thể của người phụ nữ huy động một lượng nang trứng nhất định (phụ thuộc vào lứa tuổi và bản thân người phụ nữ đó) – gọi là đoàn hệ nang noãn chu kỳ đó.
– Từ đoàn hệ này cơ thể sẽ có một cơ chế để lựa chọn ra (thường là) một nang trứng trở thành nang trứng trội. Nang trứng này sẽ phát triển cả về kích thước lẫn chức năng để rồi đến giữa chu kỳ có thể sẵn sàng cho việc “phóng noãn” (hay còn được biết là rụng trứng).
– Tế bào trứng được giải phóng từ bề mặt buồng trứng sẽ được các tua Vòi tử cung (Vòi trứng) “đón” lấy, đi dọc theo chiều dài của vòi tử cung. Trong quá trình này, sự thụ tinh thường được diễn ra ở 1/3 đầu tiên của vòi và Tế-bào-trứng-đã-được-thụ-tinh này (nay gọi là Hợp tử) sẽ tiếp tục đi theo lộ trình đã được vạch ra để về với Buồng tử cung
– Buồng tử cung là cấu trúc dạng khoang nằm ở chính giữa thân tử cung. Cấu trúc này được lót bởi lớp Niêm mạc tử cung – là tổ chức được tái sinh ở mỗi chu kỳ kinh, giàu mạch máu và dinh dưỡng để phục vụ thai làm tổ và phát triển ở giai đoạn đầu. Lớp niêm mạc tử cung cần đạt tới một độ dày và độ trưởng thành nhất định mới sẵn sàng cho việc làm tổ của hợp tử.
– Sau khi vào tới Buồng tử cung, Phôi sẽ vùi mình vào lớp niêm mạc tử cung để phát triển trở thành Thai. Thai lớn dần lên sẽ làm tăng dần kích thước của tử cung cho tới tận khi kết thúc thai kỳ.
Mọi vấn đề gây ảnh hưởng tới dù chỉ một trong các quá trình trên đều có thể gây nên bệnh cảnh hiếm muộn, phẫu thuật giúp ta giải quyết các vấn đề về mặt giải phẫu mà điều trị nội khoa không giải quyết được. Ta sẽ điểm qua một vài nhóm phẫu thuật thường gặp nhất trên lâm sàng và mức độ cần thiết của chúng.
Tổng hợp các phẫu thuật trong điều trị vô sinh hiếm muộn
Nhóm các phẫu thuật liên quan đến buồng trứng và vùng chậu
Như đã đề cập, nếu vì một lý do nào đó khiến buồng trứng không thể thực hiện được chức năng lựa chọn nang trứng trội và tiến hành phóng noãn thì việc mang thai sẽ gặp khó khăn. Một số nguyên nhân thường gặp là:
U buồng trứng:
Các khối u buồng trứng có thể có nhiều loại, kích thước từ vài milimetre tới vài centimetre, thành phần có thể chỉ đơn giản là dịch nang trứng tới các thành phần hữu hình như răng, tóc (trong u bì) hay các tổ chức ác tính khác (trong các bệnh lý tân sản ác tính buồng trứng).
Các phẫu thuật nội soi cắt bỏ u buồng trứng sẽ được chỉ định trong trường hợp đơn giản – lành tính hay các phẫu thuật mở mang tính chất triệt căn sẽ được sử dụng trong các trường hợp nghi ngờ ác tính.
Thường trên lâm sàng loại u buồng trứng thường gặp nhất trong điều trị hiếm muộn là các loại u nang cơ năng buồng trứng và u lạc nội mạc tử cung.
Các u nang cơ năng như nang nước, nang tồn dư … – đôi khi có thể chỉ cần thực hiện thủ thuật chọc hút qua đường âm đạo dưới giảm đau tại chỗ là đã có thể giải quyết, tuy vậy một số trường hợp vẫn cần thực hiện phẫu thuật nội soi.
U lạc nội mạc tử cung endometrioma – nhóm này quá trình điều trị dài, có khi cần kết hợp giữa nhiều phương pháp điều trị khác nhau để đem lại kết quả. Tuy nhiên mức độ tái phát cao và lo ngại về ảnh hưởng tới phần mô lành buồng trứng còn lại là yếu tố khiến gần đây có nhiều ý kiến ưu ái việc điều trị bằng thụ tinh ống nghiệm hơn là phẫu thuật trên một số trường hợp bệnh.
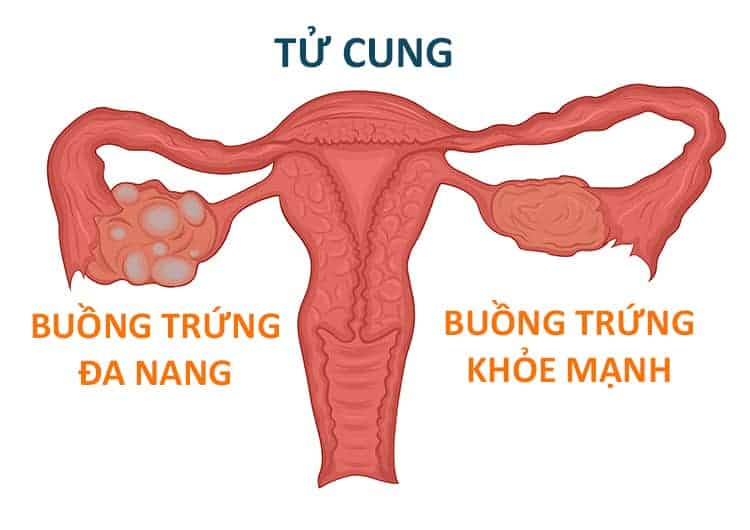
Vấn đề của nhóm bệnh nhân này là các sự lựa chọn nang trội không diễn ra hoặc diễn ra không thường xuyên. Không có nang trội đồng nghĩa với không có nang rụng, và không có nang trứng rụng đồng nghĩa với không mang thai.
Có hai kỹ thuật mổ liên quan đến đa nang buồng trứng là phẫu thuật cắt góc buồng trứng (ovarian wedge resection) và phẫu thuật đốt điểm buồng trứng (ovarian drilling). Các phẫu thuật này đều giúp cải thiện khả năng rụng trứng và điều này đồng nghĩa với đem lại cơ hội mang thai tự nhiên cho bệnh nhân sau phẫu thuật.
Ngày nay các kĩ thuật hỗ trợ sinh sản như IUI hay IVF có thể giải quyết được đa phần các trường hợp đa nang buồng trứng nên phẫu thuật nội soi điều trị đa nang buồng trứng không còn giữ được vị thế như trước đây.
Tuy vậy trong một số trường hợp kiểu hình buồng trứng gợi ý nguy cơ bệnh nhân mắc hội chứng quá kích buồng trứng cao hay đi kèm với các chỉ định mổ khác như gỡ dính vùng chậu hay sửa chữa vòi tử cung … thì các phẫu thuật này vẫn được thực hiện nhằm cải thiện tiên lượng của bệnh nhân.
Đây là một nhóm bệnh lý chỉ các biến đổi vùng chậu gây ảnh hưởng tới khả năng sinh sản và/hoặc chất lượng cuộc sống của bệnh nhân. Ở Việt Nam, các bệnh lý vùng chậu thường gặp là di chứng của các đợt viêm phúc mạc chậu mạn tính do các nguyên nhân nhiễm khuẩn hoặc lạc nội mạc tử cung phúc mạc chậu.
Các biểu hiện mạn tính này có thể gây nên các tổ chức dính phức tạp trong vùng chậu, gây thay đổi vị trí của buồng trứng, vòi tử cung – hạn chế sự tiếp cận của vòi tử cung với tế bào trứng, hay thậm chí đính chúng (buồng trứng, vòi tử cung, ruột hay thành bụng …) vào với nhau tạo thành các khối u phần phụ.
Các phẫu thuật nội soi gỡ dính (pelveoperitoneal adhesiolysis) và tái tạo giải phẫu vòi tử cung sẽ được chỉ định trong các trường hợp này. Loại phẫu thuật này có thể rất đơn giản nhưng cũng có thể vô cùng phức tạp với thời gian phẫu thuật dao động từ 15’ tới vài giờ đồng hồ.
Nhóm các phẫu thuật liên quan đến vòi tử cung
Vòi tử cung là con đường độc đạo từ buồng trứng tới buồng tử cung, vì vậy khi có vấn đề xảy ra với tổ chức này, việc mang thai sẽ ngay lập tức bị ảnh hưởng. Hậu quả có thể xảy ra là thai lạc chỗ (trước đây gọi là chửa ngoài tử cung), sẩy thai hay thậm chí là vô sinh.
Các vấn đề xảy ra với vòi tử cung có thể là từ bên ngoài vùng chậu như trường hợp đã đề cập ở mục 1c hay từ bên trong chính vòi tử cung đó như tắc hay ứ dịch. Trong trường hợp vòi tử cung bị tắc, tuỳ vị trí mà các bác sĩ có thể tiến hành phẫu thuật sửa vòi tái thông. Tuy nhiên, tỉ lệ tái tắc cao đi kèm với rủi ro phải mổ lại cộng với sự phát triển của kỹ thuật thụ tinh trong ống nghiệm khiến ngày nay kỹ thuật mổ này không còn được nhiều người lựa chọn như trước.
Với trường hợp vòi tử cung ứ dịch, tuỳ tình hình mà ta có thể thực hiện mở thông, tái tạo tua vòi (tubal neostomy + fimbrioplasty) hay thực hiện phẫu thuật nội soi kẹp vòi tử cung (hydrosalpinx clip) hoặc phẫu thuật nội soi cắt bỏ vòi tử cung không còn chức năng (salpingectomy). Ngày nay còn nhiều ý kiến khác nhau về sự cần thiết của việc xử lý vòi tử cung ứ dịch trước khi thực hiện IVF hay không: liệu thương tổn gây ra do phẫu thuật có bù đắp được bằng sự gia tăng tỉ lệ thành công? Quan điểm hiện đang chiếm ưu thế là việc phẫu thuật này làm gia tăng tỉ lệ thành công của liệu trình hỗ trợ sinh sản.
Nhóm các phẫu thuật liên quan đến thân tử cung
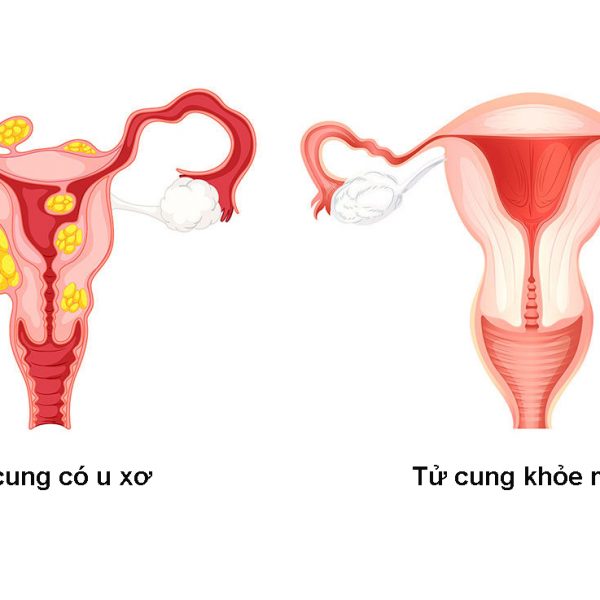
Trong nhóm này, ta thường gặp nhất là các vấn đề liên quan đến các loại u tử cung: u xơ tử cung và adenomyosis (bệnh cơ tuyến tử cung hay lạc nội mạc tử cung trong cơ) và các dị dạng bẩm sinh tử cung.
Tất cả các tổn thương giải phẫu này đều có thể gây nên một tử cung kém chất lượng, ngăn cản sự làm tổ và phát triển của thai cũng như gây tác động xấu lên thai kỳ sau này (có thể gây nên nhiều tai biến như sẩy thai, thai chậm phát triển, sinh non hay thậm chí vỡ tử cung …)
Với adenomyosis: can thiệp vào các khối adenomyosis đòi hỏi tay nghề phẫu thuật cao và ca mổ thường có diễn biến phức tạp. Hiệu quả thu được từ phẫu thuật chưa rõ ràng vì vậy việc can thiệp ngoại khoa vào các khối này thường không được ưu tiên.
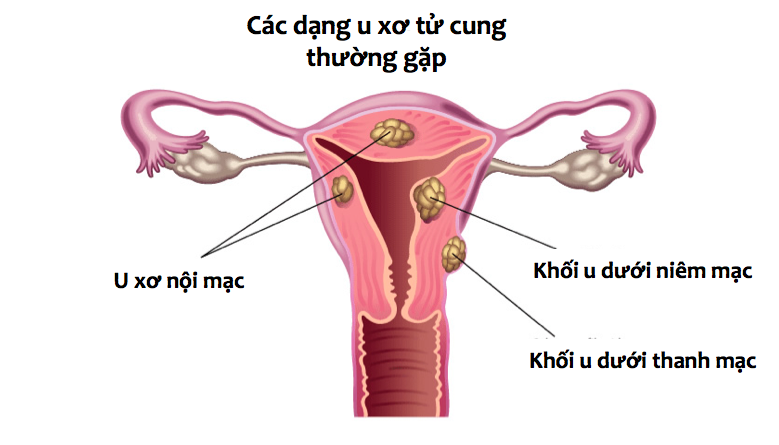
Với các u xơ tử cung: việc xử lý các khối u xơ tử cung ngoại khoa là cần thiết hay không phụ thuộc vào nhiều yếu tố, trong đó quan trọng nhất là vị trí và kích thước của khối u. Với các khối u dưới thanh mạc (subserosal fibroma – trồi ra ngoài thân tử cung), việc phẫu thuật về cơ bản là không cần thiết. Nhưng ngược lại, các khối u dưới niêm mạc (submucosal fibroma) thì gần như luôn luôn phải can thiệp.
Các khối u xơ tử cung trong cơ (intramural fibroma) – tuỳ vào vị trí của chúng, kích thước của chúng mà việc mổ hay không sẽ được cân nhắc tiến hành. Gần đây sự phát triển của một số loại thuốc nội tiết đường uống điều trị u xơ tử cung đang đem lại nhiều hứa hẹn về triển vọng điều trị nội khoa cho một số loại u xơ tử cung.
Với dị dạng bẩm sinh tử cung (congenital uterine malformation). Sự phát triển gần đây của các kỹ thuật chẩn đoán hình ảnh cùng việc các hiệp hội hỗ trợ sinh sản lớn trên thế giới đã đưa ra được các bảng phân loại dị dạng tử cung bẩm sinh có giá trị ứng dụng cao trên lâm sàng khiến công tác sàng lọc, phát hiện và phân loại chúng trở nên dễ dàng hơn.
Với mỗi loại dị dạng bẩm sinh tử cung khác nhau, tiên lượng về khả năng mang thai là khá khác nhau. Một số thể dị dạng trong số này có thể được can thiệp bằng tạo hình tử cung (metroplasty) để thực hiện được chức năng mang thai.
Chẩn đoán chính xác thể bệnh là tối quan trọng để có thể vạch ra được phác đồ và hướng xử trí, việc này nên được thực hiện tại các cơ sở hỗ trợ sinh sản thay vì các phòng khám sản phụ khoa thông thường.
Nhóm các phẫu thuật liên quan đến buồng tử cung
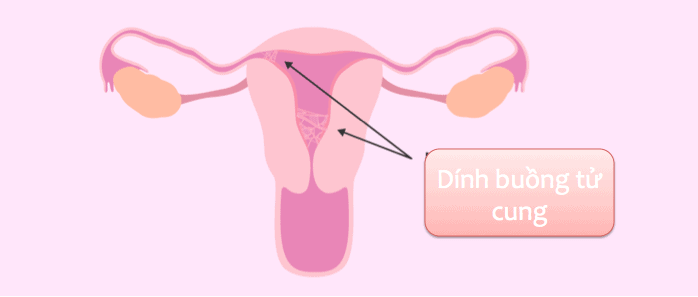
Buồng tử cung là mái nhà đầu tiên của em bé. Buồng tử cung – cụ thể là lớp niêm mạc tử cung cần được đảm bảo các tiêu chí về độ dày, về dinh dưỡng và về giai đoạn phát triển để phôi có thể làm tổ và phát triển.
Một số vấn đề thường gặp về buồng tử cung có thể ảnh hưởng tới việc mang thai có thể kể tới dính buồng tử cung, quá sản niêm mạc tử cung, polyp buồng tử cung hay u xơ tử cung dưới thanh mạc.
Dính buồng tử cung thường gặp ở phụ nữ Việt Nam do hệ quả của đình chỉ thai kỳ không đảm bảo. Buồng tử cung dính là khi có tổn thương vào cơ khiến thành trước và thành sau tử cung đính vào nhau ở vùng niêm mạc trần.
Hậu quả là niêm mạc tử cung thiểu sản, buồng tử cung không đảm bảo kích thước để phôi làm tổ hay thai phát triển. Phẫu thuật để điều trị dính buồng tử cung thường thực hiện qua ngả âm đạo, sử dụng các điện cực để gỡ phần dính.
Sau phẫu thuật bệnh nhân thường sẽ được đặt dụng cụ tử cung chống tái dính và cần một khoảng thời gian điều trị nội tiết để niêm mạc được khôi phục trước khi tiến hành các biện pháp hỗ trợ sinh sản cần thiết.
Quá sản niêm mạc tử cung là trường hợp niêm mạc tử cung quá dày, thường liên quan tới các vòng kinh không rụng trứng hoặc sử dụng các loại thuốc/thực phẩm chứa nội tiết. Lớp niêm mạc tử cung quá dày này sẽ không đảm bảo về chất lượng và cần được can thiệp để lấy ra nhằm tạo cơ hội cho lứa niêm mạc mới phát triển. Phẫu thuật loại này thường là phẫu thuật qua đường âm đạo.
Các polyp buồng tử cung hay u xơ tử cung dưới niêm mạc là các tổ chức trồi vào buồng hay làm biến dạng buồng tử cung. Can thiệp với dạng bệnh lý này cũng thường diễn ra qua đường âm đạo. Với polyp việc cắt bỏ, gỡ polyp được tiến hành trong 1 thì, trong khi đó tuỳ vào mức độ, vị trí, kích thước mà u xơ tử cung dưới niêm mạc sẽ được xử lý trong một hay nhiều lần.
Trên đây là một vài loại phẫu thuật phụ khoa thường gặp nhất trong điều trị hiếm muộn. Nếu bạn có nghi ngờ mình gặp phải một trong các bệnh lý trên làm ảnh hưởng tới khả năng sinh sản của mình, xin hãy tới ngay cơ sở y tế phù hợp để được thăm khám và điều trị kịp thời.
ĐĂNG KÝ TƯ VẤN MIỄN PHÍ:
Mọi chi tiết xin vui lòng liên hệ:
Trung tâm IVF Hồng Ngọc – Bệnh viện Đa khoa Hồng Ngọc
Cơ sở 1: Add : Tầng 14, số 55 Yên Ninh, Ba Đình, Hà Nội
Hotline: 0915.960.139 – 0915.330.016
Fanpage: https://www.facebook.com/ivfhongngoc2014
Cơ sở 2: Add: Tầng 12, số 8 Châu Văn Liêm, Nam Từ Liêm, Hà Nội
Hotline: 0911.053.794 – 0886.042.084
Fanpage: https://www.facebook.com/ivfhongngoc2022
Các bạn có thể xem thêm:
Bệnh lý viêm vùng chậu có gây vô sinh không?
Hội trứng buồng trứng đa nang và nguy cơ vô sinh
Các phương pháp đánh giá thông hai vòi tử cung và buồng tử cung

 English
English