Tác giả: Chuyên gia phôi học Vũ Đình Chất (Trưởng phòng LAB – Trung tâm IVF Hồng Ngọc)
(Bài viết được được đăng tải trên tạp chí Khoa học & Công nghệ Việt Nam số 11 năm 2019).
Thụ tinh trong ống nghiệm (IVF – In Vitro Fertilization) được ứng dụng thành công lần đầu trên người năm 1978. Cho đến nay, đây là phương pháp điều trị vô sinh hiệu quả và phổ biến nhất. Trong bài viết, tác giả đề cập một số kết quả mới và tiềm năng ứng dụng của phương pháp xét nghiệm di truyền không xâm lấn cho sàng lọc phôi (NIPGT-A) phục vụ kỹ thuật IVF trong điều trị vô sinh, hiếm muộn.
Phương pháp thụ tinh trong ống nghiệm đã thay đổi nhanh chóng trong thời gian gần đây. Nhiều kỹ thuật, công nghệ mới được phát triển và ứng dụng vào điều trị lâm sàng. Một số công nghệ nổi bật như:
1) Tiêm tinh trùng vào bào tương noãn (Intracytoplasmic Sperm Injection – ICSI) được coi là cuộc cách mạng trong điều trị vô sinh nam do chỉ cần sử dụng một tinh trùng duy nhất để tạo phôi;
2) Xét nghiệm di truyền tiền làm tổ (Preimplantation Genetic Testing – PGT) nhằm sàng lọc các bất thường di truyền trước khi đặt phôi vào tử cung;
3) Ứng dụng trí tuệ nhân tạo cùng với kỹ thuật cấy ghép time-lapse để tăng khả năng lựa chọn phôi. Xu hướng này được đặc biệt quan tâm hiện nay.
Tuy đã có nhiều tiến bộ vượt bậc nhưng tỷ lệ thành công của IVF vẫn chưa đạt được như kỳ vọng. Trong mỗi chu kỳ IVF, bệnh nhân sẽ được tiêm thuốc để có thể kích thích nhiều nang trứng phát triển. Do đó, có rất nhiều trứng và phôi được tạo ra trong một chu kỳ điều trị. Công việc khó khăn sau đó của các chuyên viên phôi là làm thế nào để lựa chọn được chính xác phôi có khả năng sống và làm tổ.
Trước đây, để duy trì tỷ lệ thành công khoảng 30% phôi ở giai đoạn phân cắt được chuyển đồng thời vào tử cung. Điều này dẫn đến tỷ lệ đa thai rất cao và gây nhiều hệ lụy cho mẹ và bé. Xu hướng phát triển của IVF hiện nay là làm thế nào mà chỉ cần chuyển một phôi duy nhất nhưng vẫn đạt tỷ lệ thành công cao.
Các nhà nghiên cứu kiên trì thực hiện các hướng đi khác nhau nhằm đạt được mục tiêu này. Các hướng phát triển chính hiện nay là:
a) Nuôi phôi kéo dài và chuyển phôi nang ngày 5/6;
b) Xét nghiệm PGT để sàng lọc bất thường;
c) Nuôi cấy time-lapse kết hợp với trí tuệ nhân tạo để lựa chọn phôi;
d) Xét nghiệm môi trường nuôi cấy để kiểm tra sự trao đổi chất của phôi, qua đó giúp chọn phôi có khả năng sống và làm tổ.
Mỗi chiến lược nêu trên đều có những ưu, nhược điểm khác nhau. Riêng chiến lược cuối cùng (d) chủ yếu thực hiện trong các nghiên cứu mà chưa được ứng dụng thường quy. Tỷ lệ thành công của IVF kết hợp PGT do anh Alexander L. Simon và cộng sự từ công ty Natera cùng các bác sĩ của trung tâm sinh sản Pacific Fertility Center và trung tâm Conceptions Reproductive Associates of Colorado thực hiện được thể hiện ở hình 1.
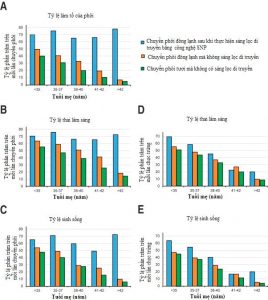
PGT đầu tiên được ứng dụng nhằm tìm ra những phôi khỏe mạnh từ các cặp cha mẹ có mang đột biến di truyền gây bệnh. Sau đó người ta muốn áp dụng kỹ thuật này để sàng lọc các phôi có bất thường về số lượng nhiễm sắc thể.
Hiện nay, PGT sử dụng các công nghệ như aCGH (Array Comparative Genomic Hybridization – Lai so sánh hệ gen), NGS (Next generation sequencing – Giải trình tự thế hệ mới) và SNP (Single Nucleotide Polymorphisms – Đa hình đơn nucleotide) có thể kiểm tra toàn bộ các nhiễm sắc thể (ADN) của phôi với độ chính xác cao. Nhờ kỹ thuật này, các chuyên viên phôi học có thể lựa chọn được phôi có tiềm năng sống và làm tổ tốt hơn nhiều so với lựa chọn bằng hình thái thông thường.
Qua đó nâng cao tỷ lệ thành công trên mỗi lần chuyển và rút ngắn được thời gian mong con cho các cặp vợ chồng điều trị IVF. Thực tế đã chứng minh rằng, kết quả chuyển phôi sau PGT trên mỗi lần chuyển tốt hơn hẳn so với thông thường.
Tuy nhiên, xét nghiệm PGT nêu trên là một xét nghiệm xâm lấn. Trong xét nghiệm này, các chuyên viên phôi sẽ phải lấy ra một số tế bào của phôi cho mục đích kiểm tra di truyền. Mặc dù hiện nay việc sinh thiết được thực hiện vào giai đoạn phôi nang để giảm thiểu tác động của quy trình đến sức sống của phôi nhưng người ta vẫn thấy rằng, phương pháp này làm giảm tỷ lệ thai tích lũy. Chính vì vậy, người ta đang tìm cách kiểm tra di truyền của phôi mà không cần phải thực hiện sinh thiết xâm lấn.
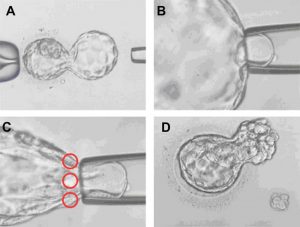
PGT là phương pháp giúp sàng lọc tình trạng di truyền của phôi, tuy nhiên đây lại là một quy trình xâm lấn nên các nhà khoa học mong muốn tìm phương pháp thay thế. (Nguồn: Semra Kahraman và cộng sự).
NIPGT hiện được nhiều nhóm nghiên cứu và triển khai rất mạnh. Đối với NIPGT có thể sử dụng môi trường hoặc dịch xoang phôi nang cho xét nghiệm di truyền. Người ta chứng minh được rằng, dịch xoang phôi nang hoặc trong môi trường nuôi cấy phôi có chứa các mảnh ADN tự do không nằm trong tế bào. Dựa vào những mảnh ADN tự do nhỏ này mà chúng ta có thể kiểm tra tình trạng di truyền của phôi.
Gần đây, đã có nhiều nhóm nghiên cứu đưa ra các kết quả về NIPGT-A nhưng kết quả chưa thực sự khả quan do nhiễm ADN từ mẹ, từ tinh trùng và từ các kỹ thuật viên phòng lab. Do đó, phương pháp này hiện vẫn chưa được áp dụng. Năm 2019, tại một hội nghị của Hiệp hội sinh sản và phôi học châu Âu (ESHRE) được tổ chức tại Vienna (Áo) có 2 báo cáo khoa học đáng chú ý về chủ đề này.
Bài đầu tiên của TS Rubio Lluesa Carmen từ công ty iGenomix hợp tác cùng với nhóm GS Carlos Simon từ Đại học Valencia (Tây Ban Nha) tiến hành các nghiên cứu liên quan. Bài thứ hai của TS Madjunkova (Trung tâm Hỗ trợ sinh sản và tái tạo gen, Trường Đại học Toronto, Canada) thực hiện.
Nhóm thứ nhất chỉ lấy môi trường nuôi cấy phôi vào ngày 5, 6 hoặc 7 cho phân tích di truyền. Đồng thời, mỗi phôi sẽ được sinh thiết và kiểm tra sự tương đồng về tình trạng nhiễm sắc thể. Kết quả cho thấy, phân tích môi trường vào ngày 6 tốt hơn so với ngày 5, 100% các mẫu đều cho thông tin để phân tích (so với ngày 5 chỉ có 81,8% có thông tin). Tuy nhiên, vẫn có khoảng 2,5% âm tính giả và 8,5% dương tính giả. Hiện nhóm đang tiến hành các thử nghiệm đa trung tâm để kiểm chứng lại kết quả này.
Nhóm thứ hai tiến hành lấy cả môi trường nuôi cấy và dịch trong xoang phôi nang, thực hiện collapse trong đĩa cấy bằng laser và sau đó lấy toàn bộ môi trường và dịch xoang phôi để phân tích. Bên cạnh đó, phôi được sinh thiết và làm phân tích để kiểm tra sự tương đồng cho kết quả 88,7%. Toàn bộ thông tin đều tương đồng với mẫu được sinh thiết, kể cả giữa phôi nang chất lượng tốt và phôi nang chất lượng trung bình.
Kết quả cho thấy cách tiếp cận này rất khả quan, song cũng đặt ra các vấn đề cần tiếp tục nghiên cứu như:
1) Chưa chứng minh rõ ràng được nguồn gốc của ADN tự do liệu có tương đồng với ICM (Inner Cell Mass – Khối tế bào nút phôi), TE (Trophectoderm – Lớp tế bào lá nuôi) hay với cả hai;
2) Có thể do nhiễm từ ADN của mẹ (tế bào Cumulus) hoặc do khảm;
3) ADN thoát ra khỏi phôi liệu có phải có số lượng ADN bình thường hay không;
4) Chưa giải thích rõ được kết quả không tương đồng giữa sinh thiết và môi trường nuôi cấy;
5) Độ phân giải của kỹ thuật này là chưa cao (số lượng ADN được đọc trình tự ít hơn so với sinh thiết TE) nên có thể không phân tích được các mất đoạn nhỏ trên nhiễm sắc thể;
6) Lượng ADN này có đủ để phân tích được tình trạng khảm ở phôi hay không và khi thực hiện collapse bằng laser, ADN thoát ra từ tế bào của người thực hiện, do đó không hẳn là ADN này đến từ dịch xoang và môi trường nuôi cấy.
Tuy nhiên, nhìn tổng thể có thể thấy, NIPGT-A là phương pháp tiềm năng để sử dụng như công cụ chọn lọc phôi trước khi chuyển trở lại tử cung của bệnh nhân. Các kết quả vừa đề cập đã củng cố thêm niềm tin cho những người theo đuổi hướng nghiên cứu này. Tuy nhiên, vẫn còn nhiều việc phải làm trước khi phương pháp này có thể được ứng dụng vào thực hành lâm sàng thường quy tại các trung tâm IVF trên toàn thế giới.
Ở Việt Nam, theo kết quả nghiên cứu của Bệnh viện Phụ sản Trung ương và Trường Đại học Y Hà Nội, tỷ lệ vô sinh là 7,7%. Như vậy, ở nước ta sẽ có khoảng một triệu cặp vợ chồng trong độ tuổi sinh sản cần sự hỗ trợ y tế để có thể có thai và sinh em bé khỏe mạnh.
Thụ tinh trong ống nghiệm tại Việt Nam đi sau thế giới hơn 20 năm (bắt đầu từ 1998) và đến nay, trên toàn quốc đã có 34 trung tâm IVF được cấp phép hoạt động và thực hiện khoảng 30 nghìn chu kỳ điều trị vô sinh, hiếm muộn mỗi năm. Tuy là quốc gia đi sau nhưng chất lượng và hiệu quả điều trị IVF của Việt Nam tương đương với các nước trong khu vực. Việc cập nhật và tiếp thu các kết quả mới nhất trong lĩnh vực này của thế giới là cần thiết để chúng ta có thêm những thành tựu mới trong tương lai.
TÀI LIỆU THAM KHẢO
- Dhruti Babariya (2019), “Non-invasive preimplantation genetic testing for aneuploidy”, Reproductive BioMedicine Online, 38, Supplement 1, e10-e11.
- Madjunkova, V. Kuznyetsov, R. Antes, G. Motamedi, R. Abramov, Z. Ibarrientos, A. Zaman, A. Novoselska1, I. Kuznyetsova, C. Librach (2019), “Assessment of the impact of blastocyst morphology on the accuracy of non-invasive preimplantation genetic testing (NIPGT-A) utilizing culture-conditioned embryo culture medium combined with blastocoel fluid”, Oral presentation – 35th Eshre Annual Meeting.
- Rubio Lluesa Carmen (2019), “Mosaicism in the embryo”, Oral presentation – 35th Eshre Annual Meeting.
- Huang Lei, Berhan Tang Bogale, Lu Yaqiong Sijia, Xiaoliang Xie, Catherine Racowsky (2019), “Noninvasive preimplantation genetic testing for aneuploidy in spent medium may be more reliable than trophectoderm biopsy”, Proceedings of the National Academy of Sciences, 116.
- Shamonki, Mousa Jin, Helen Haimowitz, Zachary, and Lian Liu (2016), “Proof of concept: preimplantation genetic screening without embryo biopsy through analysis of cell-free DNA in spent embryo culture media”, Fertility and Sterility, 106(6), pp.1312-1318.
- Juanjuan Xu, Rui Fang, Chen Li, Daozhen Xiao, Jian-Ping, Weimin, Honghua Song, Xiaoqing Ma, Ting Bo, Shiping Shi, Chong Ren, Jun Huang, Lei Cai, Li-Yi Yao, Bing Xie, Sijia X. Lu (2016). “Noninvasive chromosome screening of human embryos by genome sequencing of embryo culture medium for in vitro fertilization”, Proceedings of the National Academy of Sciences of the United States of America, 113.
- Kahraman, Semra & Beyazyurek, Cagri & Taç, Hüseyin & Pirkevi, Caroline & Cetinkaya, Murat & Gulum, Nese. (2015). “Recent advances in preimplantation genetic diagnosis”. Advances in Genomics and Genetics. 2015. 189. 10.2147/AGG.S53424
>> ĐĂNG KÝ TƯ VẤN MIỄN PHÍ:
Trung tâm IVF Hồng Ngọc – Bệnh viện Đa khoa Hồng Ngọc
Cơ sở 1:
Add : Tầng 14, số 55 Yên Ninh, Ba Đình, Hà Nội
Hotline: 0915.960.139 – 0915.330.016
Fanpage: https://www.facebook.com/ivfhongngoc2014
Cơ sở 2:
Add: Tầng 12, số 8 Châu Văn Liêm, Nam Từ Liêm, Hà Nội
Hotline: 0911.053.794 – 0886.042.084
Fanpage: https://www.facebook.com/ivfhongngoc2022

 English
English