Sảy thai liên tiếp là vấn đề rất được quan tâm do sự chồng lấn và mù mờ về bệnh nguyên của hiện tượng này. Đến nay giới chuyên môn chưa có được đồng thuận cao về hướng chẩn đoán, điều trị và xử lý sảy thai liên tiếp. Do đó, đây là một trong những chủ đề lâm sàng được tranh luận nhiều nhất tại Hội thảo thường niên ESHRE 2019.
Sảy thai liên tiếp và hướng đi 4.0
Sảy thai do nhiều nguyên nhân khác nhau, đơn thuần và phối hợp (nguyên nhân tử cung, nguyên nhân di truyền, các bệnh lý đông máu, miễn dịch, nội tiết …) và vì vậy, nhiều hướng điều trị rất khác nhau.
Không nằm ngoài dòng vận động của thời đại – y học cũng bước vào cuộc cách mạng 4.0 với các ứng dụng đột phá về công nghệ học máy (machine learning) và trí tuệ nhân tạo. Một trong số những ứng dụng đó đã được nhóm các tác giả Italia đưa ra tại hội nghị năm nay nhằm giải quyết bài toán khó sảy thai liên tiếp này.
Các tác giả xây dựng nên một hệ không gian 42 chiều với mỗi chiều là một thông số của bệnh nhân từ thông tin bệnh sử: tuổi, chỉ số BMI … đến các thăm dò như hình thái tử cung, các trạng thái bệnh lý tăng đông, các đột biến gene di truyền, lượng giá các loại kháng thể liên quan …
Sau khi dữ liệu của gần 600 bệnh nhân được nhập vào, máy sẽ sử dụng các thuật toán để phân tầng (dựng các “mặt phẳng phân tầng” separation plane) những nhóm bệnh nhân này, so sánh kết quả thu được với thực tế. Các thuật toán định vị “vị trí” của mỗi bệnh nhân được lập, cho phép máy đưa ra dự đoán về kết cục thai kì như số lần sảy thai.

Sau gần 600 lần “dạy” cho hệ thống, máy đã đưa ra được các dự đoán cho mình và tỉ lệ dự đoán này khi so với thực tế chính xác lên tới 81.46%. Những dự đoán này rất có giá trị ứng dụng trong lâm sàng giúp phân tầng và cá thể hoá điều trị được tốt hơn cho bệnh nhân.
Ví dụ, bệnh nhân với các chỉ số nhất định sẽ nằm trong nhóm sảy thai 3 lần. Nếu con số này cao thực tế, có lẽ hoặc bệnh nhân còn một vấn đề nào đó chưa được điều trị (kết cục thai kì dự đoán tốt hơn so với thực tế). Ngược lại, nếu con số này thấp hơn thực tế (kết quả dự đoán tệ hơn), bệnh nhân có thể còn một vấn đề tiềm tàng chưa được phát hiện ra.
Các tác giả sẽ hoàn thiện nghiên cứu của mình nhằm tăng độ chính xác của những dự đoán này trong giai đoạn sắp tới. Hy vọng khi nghiên cứu hoàn thành, với các dữ liệu được nhập, máy có thể đưa ra dự đoán chính xác về kết quả thai kỳ của bệnh nhân.
Đây là hướng đi mới cho công nghệ AI trong lĩnh vực hỗ trợ sinh sản. Ngoài ra, tại triển lãm năm nay, một ứng dụng khác của AI trong công nghệ time-lapse nhằm lựa chọn phôi chuyển cũng được nhiều hãng giới thiệu.
Ứng dụng mới của nhóm thuốc GM-CSF trong điều trị thất bại làm tổ
Một đề tài khác cũng thu hút sự chú ý là ứng dụng một nhóm thuốc mới GM-CSF (Granulocyte-macrophage colony-stimulating-factor – yếu tố kích thích dòng bạch cầu hạt – đại thực bào) trong điều trị thất bại làm tổ.
GM-CSF không phải là một nhóm thuốc mới. GM-CSF từ lâu đã được ứng dụng trong điều trị hạ bạch cầu, kích thích tuỷ xương trong các bệnh lý ác tính, ngay cả ở Việt Nam. Lí do nhóm thuốc này được xem xét áp dụng trong điều trị thất bại làm tổ là do người ta thấy rằng chất này được tổng hợp nhiều tại các tế bào tuyến và lòng tuyến niêm mạc tử cung trong thời điểm cốt yếu là Cửa sổ làm tổ (Window of implantation). Chất này là yếu tố tăng trưởng giúp phát triển nguyên bào nuôi và các tế bào bánh rau khác.
Dựa trên nền tảng của các nghiên cứu khác như nghiên cứu của Robertson và cộng sự (thấy rằng G-CSF và GM-CSF có tác dụng cải thiện phát triển của phôi), nhóm tác giả đến từ Italia đã quyết định tiến hành một nghiên cứu với quy mô vừa trên 73 bệnh nhân có tiền sử thất bại làm tổ chia thành 2 nhóm bệnh-chứng, mù đơn.
Các bệnh nhân này được tiến hành làm IVF thêm 1 lần nữa với sàng lọc di truyền tiền làm tổ loại trừ dị bội PGT-A với công nghệ aCGH. Sau đó ở chu kỳ sau mỗi bệnh nhân được thực hiện chuyển 1 phôi ngày 5 (blastocyst).
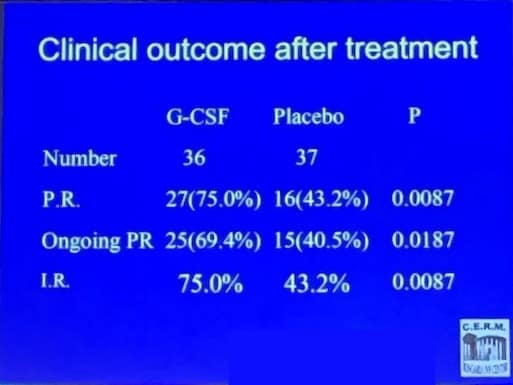
Kết quả cho thấy nhóm có sử dụng GM-CSF cho tỉ lệ làm tổ (75% so với 43.2%), tỉ lệ mang thai (75% so với 43.2%) và tỉ lệ thai tiến triển (69.4% so với 40.5%) cao hơn hẳn (có ý nghĩa thống kê) so với nhóm chứng. Ngay cả chỉ số beta-hCG cũng cao hơn tương ứng giữa nhóm có sử dụng và nhóm không. Các tác dụng phụ của GM-CSF thường gặp như đau xương hay phản ứng tại da, không có tác dụng phụ đáng kể.
Kết quả bước đầu cho thấy đây có thể là một hướng đi mới, có hiệu quả trong việc điều trị thất bại làm tổ, sử dụng nhóm thuốc không quá mới mẻ. Những nghiên cứu quy mô lớn hơn cần được thực hiện nhằm khẳng định hiệu quả của phương pháp này bằng tỉ lệ trẻ sinh – sống (live birth rate) và đánh giá ảnh hưởng lâu dài của thuốc trước khi ứng dụng rộng rãi trên lâm sàng.
Những góc nhìn còn nhiều tranh cãi
Nhiều hướng đi và tranh luận khác về sảy thai liên tiếp cũng được trình bày tại các phiên thảo luận của Hội thảo thường niên 2019, nhưng những hướng đi này còn nhiều điều bỏ ngỏ. Hai trong số đó là vai trò và số lượng của các tế bào diệt tự nhiên tại buồng tử cung (uNK cell), so sánh với nồng độ tế bào diệt tự nhiên trong máu – tìm mối liên quan giữa chúng và sảy thai liên tiếp và giá trị còn đầy tranh cãi của các kiểm thử đánh giá cửa sổ làm tổ (endometrial receptivity window) cùng hiệu quả của chúng.
Như ta thấy, những ý tưởng, nghiên cứu mới được đưa ra ngày một nhiều trong cộng đồng khoa học tương đối trẻ và sục sôi của lĩnh vực hỗ trợ sinh sản. Tuy nhiên, chỉ những phương pháp thực sự được kiểm chứng dựa trên nền tảng bằng chứng vững chắc mới được lựa chọn.
Tại Trung tâm IVF Hồng Ngọc, chúng tôi – đội ngũ chuyên môn của trung tâm – sẽ không ngừng học tập, tiếp thu những hướng đi mới trong lĩnh vực đồng thời xem xét kỹ lưỡng hiệu quả của từng phương pháp trước khi áp dụng, đảm bảo an toàn tối đa, hiệu quả tối ưu cho quá trình điều trị vô sinh hiếm muộn vốn được cá thể hoá cho các cặp đôi Việt.
ĐĂNG KÝ TƯ VẤN MIỄN PHÍ:
Mọi chi tiết xin vui lòng liên hệ:
Trung tâm IVF Hồng Ngọc – Bệnh viện Đa khoa Hồng Ngọc
Cơ sở 1:
Add : Tầng 14, số 55 Yên Ninh, Ba Đình, Hà Nội
Hotline: 0915.960.139 – 0915.330.016
Fanpage: https://www.facebook.com/ivfhongngoc2014
Cơ sở 2:
Add: Tầng 12, số 8 Châu Văn Liêm, Nam Từ Liêm, Hà Nội
Hotline: 0911.053.794 – 0886.042.084

 English
English